ГАСТРОИНТЕСТИНАЛЬНАЯ СТРОМАЛЬНАЯ ОПУХОЛЬ ПИЩЕВОДА (задача 19822)
П.Г. Мальков1,2, М.А. Морозова1, В.Н. Гриневич1,
Ю.В. Зорина1, Л.В. Москвина2, Н.В. Данилова2
1 Централизованная лаборатория патоморфологии и цитологии (зав. – кандидат мед. наук П.Г. Мальков) ГУЗ Консультативно-диагностический центр №6 УЗ САО г.Москвы;
2 Курс патологической анатомии кафедры физиологии и общей патологии (зав. – проф. В.Б. Кошелев) факультета фундаментальной медицины МГУ имени М.В. Ломоносова.
Клиническая легенда. Мужчина, 66 лет. По данным эндоскопического исследования, в средней трети пищевода – бугристое одиночное образование округлой формы диаметром до 5 см, чётко отграниченное от окружающих тканей, при взятии биопсии ткань рвётся, кровоточит. Клинический диагноз – подозрение на опухоль пищевода.
Микрофотографии. Рис.1 – окраска гематоксилином и эозином, об.×20; рис.2 – окраска гематоксилином и эозином, об.×40; рис.3 – иммуногистохимическое выявление CD117, об.×20; рис.4 – иммуногистохимическое выявление CD117, об.×20; рис.5 – иммуногисто-химическое выявление CD117, об.×10; рис.6 – иммуногистохимическое выявление CD34, об.×40.
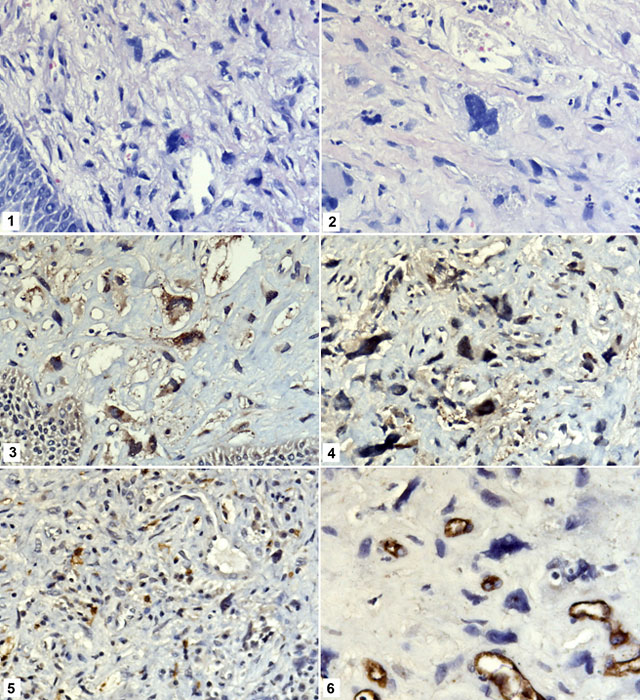
Микроскопическое описание. Под эпителиальным пластом в рыхлой строме – разрозненные атипичные опухолевые клетки преимущественно веретеновидной формы с овальными и округлыми полиморфными гиперхромными ядрами и наличием ядрышек, единичными фигурами митоза в поле зрения.
Заключение. Гастроинтестинальная стромальная опухоль пищевода G-2 [8936/3].
Комментарии. Гастроинтестинальные стромальные опухоли составляют 1-3% от всех злокачественных новообразований желудочно-кишечного тракта и принадлежат к наиболее часто встречаемым мезенхимальным опухолям данной локализации. Преимущественно развиваются в возрасте после 60 лет. Типичные локализации – желудок (60-70%), тонкая кишка (20-30%), толстая и прямая кишка (5-14%), пищевод (2-5%). В пищеводе опухоль чаще располагается в дистальной его части, но возможно поражение и пищеводно-желудочного соединения. Гистогенез связывают с соматическими стволовыми клетками желудочно-кишечного тракта, предшественниками интерстициальных клеток Cajal (клетки-регуляторы перистальтики желудочно-кишечного тракта), его гладкомышечных клеток и части нейронов. Основной механизм онкогенеза – мутации в гене c-kit, приводящие к гиперэкспрессии и гиперактивации тирозинкиназного рецептора c-kit (CD117), что определяет дальнейшую дифференцировку клеток-предшественников в направлении интерстициальных клеток Cajal.
Макроскопически опухоль представлена одним или несколькими узлами, исходящими из мышечной оболочки, со склонностью к слиянию по мере роста в конгломераты и кистообразованиию. Опухолевая ткань рыхлая с участками слизеобразования и некроза. Гистологические типы: веретеноклеточный, эпителиоидный, смешанный. Микроскопически опухоль представлена преимущественно веретеновидными или эпителиоидными клетками, расположенными компактно или разрозненно, складываясь в пучки и иногда формируя вихреобразные или палисадные структуры. Характерен полиморфизм клеток. Иммунофенотип: основной маркёр – CD117 (85-95% случаев), CD34 (80%), CD99, α-SMA, в 3-5% случаев – Desmin, S100. Различают доброкачественные, пограничные (с неопределённым потенциалом злокачественности) и злокачественные варианты.
Общепринятых критериев степени злокачественности GIST до сих пор нет, однако многие исследователи склонны при гистологической оценке малигнизации исходить из определения количества митозов и размеров опухоли. Опухоль размером менее 5 см, как правило, расценивается как доброкачественная, опухоль более 5 см и имеющую менее 5 митозов в 50 полях зрения при ×400 относят к категории опухолей с неопределённым потенциалом злокачественности, опухоли размером более 10 см, даже при отсутствии митотической активности, часто дают поздние рецидивы и метастазы. Гистологическая оценка степени анаплазии опухоли оценивается в соответствии с общепринятой системой, используемой для сарком мягких тканей (G1-G4), при которой основным критерием является митотическая активность (число митозов в 10 репрезентативных полях зрения): при наличии 10 и более митозов опухоль считается высокозлокачественной (низкодифференцированной, G4), при наличии 1-5 митозов – низкозлокачественной (высокодифференцированной, G1). Основные критерии злокачественности – высокая клеточность, выраженная клеточная атипия, наличие более 5 митозов в 50 полях зрения при ×400, пролиферативый индекс (по ki-67) свыше 10%, инвазия слизистой оболочки, наличие метастазов, наличие опухолевых эмболов в сосудах, очаги некроза опухоли. Метастазирует опухоль гематогенным (в печень) и имплантационным (по брюшине) путём. Все случаи опухолей этой группы необходимо подтверждать генетическими методами (14;22)(q3;q8;q5;Xp).
Литература. Pathology&Genetics Tumours of the Digestive System / WHO Classification of Tumours. – IARC Press. – 2000, p. 62-64.

