Гигантская листовидная опухоль молочной железы
Волченко А.А., Пак Д.Д., Усов Ф.Н., Фетисова Е.Ю., Ефанов В.В.
Московский научно-исследовательский онкологический институт им. П.А. Герцена, Москва, Россия
Опубликовано: Журнал «Онкохирургия», 2012, том 4, №2.
В статье представлено клиническое наблюдение гигантской листовидной опухоли молочной железы.
Материалы и методы. Приводим наблюдение успешного хирургического лечения больной В. 49 лет с гигантской листовидной опухолью левой молочной железы, данные УЗИ, маммографии, морфологического исследования, литературный обзор.
Результаты. Листовидная (филлодная) опухоль – редко встречающийся вариант фиброэпителиальной опухоли, состоящий из эпителиальной и соединительнотканного компонентов с преобладающим развитием последнего. Это название происходит от греческого слова phyllon – лист, отсюда правильнее называть листовидная или филлодная, а не листообразная или филлоидная опухоль.
Этот тип новообразований встречается редко и составляет 2-3% от фиброэпителиальных опухолей молочной железы и 0,3-1% от всех опухолей молочной железы у женщин. Присутствие эпителиального компонента отличает листовидную опухоль от саркомы. Ведущим морфологическим признаком листовидных опухолей молочных желез является гиперцеллюлярность, богатство стромы веретенообразным клетками типа фибробластов. Отсутствие указанного признака исключает диагноз листовидной опухоли. Дифференциальными морфологическими признаками листовидной опухоли и фиброаденом являются преобладание соединительнотканного компонента над эпителиальным в сочетании с выраженной клеточностью соединительнотканного компонента.
Пик заболеваемости у женщин приходится на 45-49 лет, однако филлодная опухоль может развиваться от подросткового до пожилого возраста. Примерно от 15% до 30% листовидных опухолей являются злокачественными. Гистологический тип листовидной опухоли является важным прогностическим фактором: пятилетняя выживаемость при доброкачественных листовидных опухолях по данным Reinfuss, et al. составляет 95,7%, пограничных – 73,7%, злокачественных – 66,1%. По данным Chaney, et al., при доброкачественных и пограничных листовидных опухолях – до 91%, злокачественных – до 82%. Метастазы злокачественных листовидных опухолей наблюдаются в 25-30%, тогда как для всех листовидных опухолей не более чем в 4% случаев. Основной путь метастазирования – гематогенный, чаще всего метастазы обнаруживают в легких, плевре и костях. Менее 1% злокачественных листовидных опухолей метастазируют в подмышечные лимфоузлы.
Лечение листовидных опухолей молочной железы хирургическое. Вероятность локальных рецидивов составляет около 20% при наличии клеток опухоли в краях резекции. Рутинная подмышечная лимфодиссекция не рекомендована. При злокачественном варианте листовидной опухоли обсуждается применение комплексного лечения.
Приводим наблюдение успешного хирургического лечения больной с гигантской листовидной опухолью левой молочной железы.
Выводы. Данный случай демонстрирует редкое клиническое наблюдение, когда доброкачественное новообразование при несвоевременном обращении пациента к врачу привело к обширному хирургическому вмешательству и утрате органа.
Ключевые слова: листовидная опухоль молочной железы, гистологическая картина, хирургическое лечение.
Листовидная (филлодная) опухоль – редко встречающийся вариант фиброэпителиальной опухоли, состоящий из эпителиального и соединительнотканного компонентов с преобладанием последнего. Это название происходит от греческого слова phyllon – лист, отсюда правильнее называть листовидная, или филлодная, а не листообразная, или филлоидная опухоль.
Впервые подробно листовидную опухоль описал J. Muller в 1838 г., дав ей название cystosarcoma phyllodes по двум ее компонентам: кистозным полостям и фиброзной ткани, напоминающей таковую при саркоме и имеющей вид листа капусты на разрезе макропрепарата [7]. Родоначальниками современного представления о листовидных опухолях являются американские патоморфологи N. Treves и D. Sunderland, которые впервые стали выделять критерии доброкачественных, пограничных и злокачественных листовидных опухолей [2]. Этот тип новообразований встречается редко и составляет 2-3% от фиброэпителиальных опухолей молочной железы и 0,3-1% от всех опухолей молочной железы у женщин [6, 8]. Присутствие эпителиального компонента отличает листовидную опухоль от саркомы [6]. Ведущим морфологическим признаком листовидных опухолей молочных желез является гиперцеллюлярность, богатство стромы веретенообразными клетками типа фибробластов. Отсутствие указанного признака исключает диагноз листовидной опухоли [1]. Дифференциальными морфологическими признаками листовидной опухоли и фиброаденом являются преобладание соединительнотканного компонента над эпителиальным в сочетании с выраженной клеточностью первого.
Пик заболеваемости у женщин приходится на 45-49 лет [6], однако филлодная опухоль может развиваться от подросткового до пожилого возраста [11]. В литературе встречаются описания единичных наблюдений возникновения листовидной опухоли молочной железы у мужчин [5]. В настоящее время существует более 60 наименований данного новообразования, однако, по мнению ВОЗ, наиболее уместным является термин «листовидная опухоль» [9]. В иностранной литературе отдается предпочтение таким названиям, как гигантская фиброаденома и филлоидная цистосаркома. Среди листовидных опухолей Liang M. и соавт. (2008) выделяют доброкачественные, пограничные и злокачественные [6]. Для определения злокачественности процесса используют гистологические критерии, предложенные J. Azzopardi [3]. От 15% до 30% листовидных опухолей являются злокачественными [6]. Гистологический тип листовидной опухоли является важным прогностическим фактором: пятилетняя выживаемость при доброкачественных листовидных опухолях, по данным Reinfuss M. и соавт. (1996), составляет 95,7%, пограничных – 73,7%, злокачественных – 66,1% [10], по данным Chaney A.W. и соавт. (2000), при доброкачественных и пограничных листовидных опухолях – до 91%, при злокачественных – до 82% [4]. Метастазы злокачественных листовидных опухолей наблюдаются в 25-30%, тогда как для всех листовидных опухолей – не более чем в 4% наблюдений [6]. Основной путь метастазирования – гематогенный, чаще всего метастазы обнаруживают в легких, плевре и костях. Менее 1% злокачественных листовидных опухолей метастазируют в подмышечные лимфатические узлы [8].
Лечение листовидных опухолей молочной железы – хирургическое. В случае малых размеров опухоли – это широкое иссечение с чистыми краями резекции, при больших размерах образования – простая мастэктомия. Вероятность локальных рецидивов составляет около 20% при наличии клеток опухоли в краях резекции. Рутинная подмышечная лимфодиссекция не рекомендована. При злокачественном варианте листовидной опухоли обсуждается применение комплексного лечения [8].
Приводим наблюдение успешного хирургического лечения больной с гигантской листовидной опухолью левой молочной железы.
Б-я В., 49 лет, поступила в отделение общей онкологии МНИОИ им. П.А. Герцена с жалобами на наличие опухоли в левой молочной железе. Пациентка самостоятельно обнаружила узловое образование в левой молочной железе в 2006 году. Диаметр образования не превышал 2 см. Больная обратилась к гинекологу по месту жительства, осмотрена, рекомендовано дообследование у онколога. По результатам обследования, со слов пациентки, предложено хирургическое лечение в объеме секторальной резекции, от которого она воздержалась. Самостоятельно лечилась нетрадиционными методами, узловое образование постепенно увеличивалось в размерах. В 2011 году больная отметила бурный рост опухоли, которая уже занимала всю молочную железу и продолжала увеличиваться в размерах. Осенью 2011 года больная обратилась для дообследования и лечения в МНИОИ им. П.А. Герцена.
При осмотре левая молочная железа значительно увеличена за счет опухолевого компонента. Поверхность молочной железы неровная, бугристая (рис. 1). Кожа над опухолью не изменена, под ней контурируются крупные извитые сосуды. Пальпаторно ткани измененной левой молочной железы плотноэластической консистенции. Опухоль подвижна относительно грудой стенки. В подмышечной области на стороне поражения определяются увеличенные до 2 см лимфатические узлы.

Рис. 1. Больная В., 45 лет, внешний вид.
УЗИ: вся левая молочная железа замещена опухолевым образованием гипоэхогенной многоузловой структуры. В подмышечной области определяются измененные, увеличенные лимфатические узлы. Проведена трепан-биопсия опухоли. По результатам гистологического исследования биопсийного материала картина более всего соответствует фиброаденоме. Злокачественного опухолевого роста не обнаружено. Маммография: опухоль занимает весь объем левой молочной железы (тотальное затемнение) (рис. 2).

Рис. 2. Маммография больной В., 45 лет. Описание в тексте.
Принимая во внимание клиническую картину, данные обследования (УЗИ, маммография) и морфологическое исследование биоптата из опухоли, пациентке выполнена мастэктомия слева.
Во время операции, при отсепаровке молочной железы, в подкожной клетчатке пересекали и лигировали множество патологически измененных сосудов крупного калибра, диаметром до 6 мм. По краю большой грудной мышцы определялись плотные фиброзные тяжи, в которых проходили кровеносные сосуды, питающие опухоль, сопоставимые по диаметру с подмышечной артерией и веной. При ревизии подмышечной области пальпировались и визуально определялись множественные увеличенные до 2 см в диаметре лимфатические узлы эластической консистенции. Выполнена подмышечная лимфаденэктомия. Ранний послеоперационный период протекал без осложнений. Лимфорея не отмечалась. На 2 сутки после операции удален дренаж, на 5-е пациентка выписана из отделения для продолжения лечения в амбулаторных условиях.
Плановое гистологическое исследование: удаленная молочная железа размерами 34×33×16 см. Сосок не изменен. Железа диффузно уплотнена, с крупнобугристой поверхностью. На разрезе в ткани железы определяется опухолевый узел размерами 28×17×20 см, занимающий практически всю толщу ткани железы (определяется по периферии узла). Узел четко отграничен, представлен плотной, волокнистой, розовато-белой дольчатой тканью с крупными сероватыми участками отека, кистозными полостями с полиповидными образованиями, представленными аналогичного вида тканью, мелкоочаговыми кровоизлияниями (рис. 3). Из подмышечной клетчатки выделено 15 эластичных лимфатических узлов диаметром 1-3 см. Микроскопическая картина (рис. 4, 5, 6): листовидная опухоль молочной железы с крупными участками отека, гиалиноза стромы, разрозненными участками клеточного строения стромы с умеренно выраженным полиморфизмом клеток и единичными митозами в редких полях зрения; сосок обычного строения, в окружающей ткани железы – картина мастопатии. В исследованных лимфатических узлах без опухолевого роста.
Заключение: листовидная опухоль пограничного строения (9020/1).

Рис. 3. Препарат удаленной опухоли.
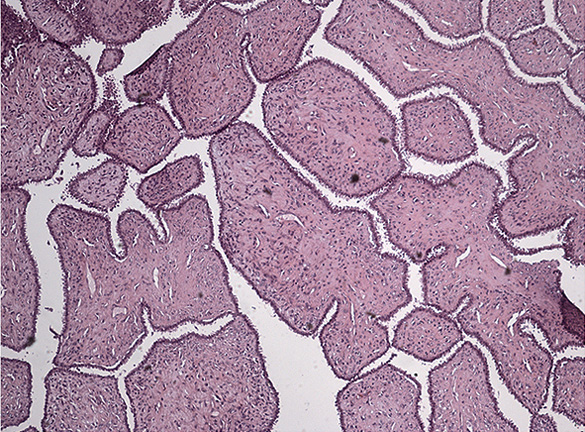
Рис. 4. Листовидная опухоль.
Окраска гематоксилин-эозин, увеличение 5×10.
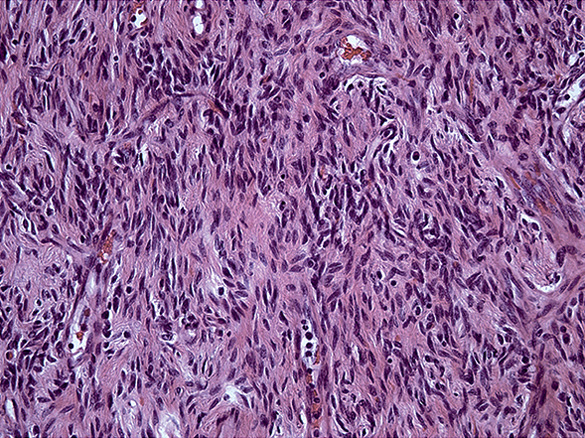
Рис. 5. Листовидная опухоль пограничного типа.
Выраженная пролиферация клеточных элементов стромы, митозы отсутствуют.
Окраска гематоксилин-эозином, увеличение 20×10.
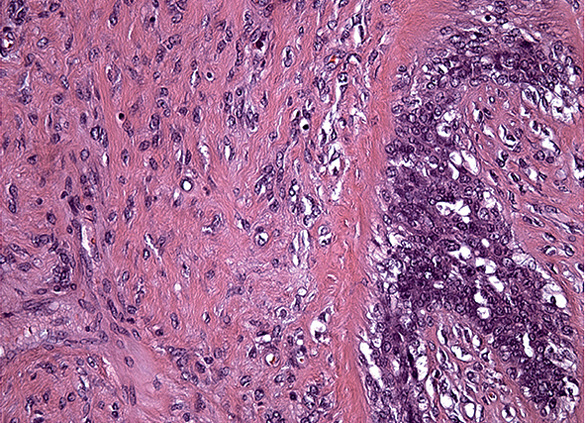
Рис. 6. Пролиферация эпителия и клеточных элементов стромы.
Окраска гематоксилин-эозином, увеличение 20×10.
Данная больная демонстрирует редкое клиническое наблюдение, когда доброкачественное новообразование привело к обширному оперативному вмешательству и утрате органа.
Литература
- Кампова-Полева Е.Б., Чистяков С.С. Клиническая маммология. Современное состояние проблемы. М.: ГЭОТАР-Мед, 2006; 144-182.
- Кочергина Н.В., Корженкова Г.П., Ермилова В.Д., Воротников И.К., Курдюков Л.Н., Притула С.И., Зимина О.Г. Что такое листовидная опухоль молочных желез? Медицинская визуализация, 2000; 4: 54-59.
- Azzopardi JG. Prohh’nis in Breast Patholonn. Philadelphia: WB Saunders, 1979; 346-365.
- Chaney AW, Pollack A, McNeese MD, Zager GK, Pisters PW, Pollock RE et al. Primary treatment of cystosarcoma phyllodes of the breast. Cancer. 2000; 89: 1502-1511.
- Kahan Z, Toszegi AM, Szarvas F, et al. Reccurent phyllodes tumor in a man. Path Res Prac. 1997; 193(9): 653-658.
- Liang М, Ramaswamy В, Patterson С, McKelvey М, Gordillo G, Nuovo G, Carson W. Giant breast tumors: Surgical management of phyllodes tumors, potential for reconstructive surgery and a review of literature. World J Surg Oncol. 2008; 6: 117.
- Muller J. Uber den feinern bau und die formen der krankhaften geschwulste. Vol.1. Berlin: Reimer, 1838; 54-60.
- Muttarak M, Lerttumnongtum P, Somwangjaroen A, Chaiwun B. Phyllodes tumour of the breast. Biomed Imaging Interv J. 2006; 2(2): 33.
- Parker SJ, Harries SA. Phyllodes tumours. Postgrad Med J. 2001; 77: 428-435.
- Reinfuss M, Mitus J, Duda K, Stelmach A, Rys J, Smolak K. The treatment and prognosis of patients with phyllodes tumor of the breast: An analysis of 170 cases. Cancer. 1996; 77: 910-916.
- Stromberg BV, Golladay ES. Cystosarcoma phylloides in the adolescent female. J Pediatr Surg. 1978; 13: 423-425.

