Роль хирургии в диагностике и лечении больных с очаговыми образованиями в легких при раке молочной железы
Пикин О.В., Трахтенберг А.Х., Осипов В.В., Колбанов К.И., Вурсол Д.А., Астахов Д.Н.
Московский научно-исследовательский онкологический институт им. П.А. Герцена,
ФМБЦ ФМБА им. А.И. Бурназяна, Москва
Опубликовано: Журнал «Онкохирургия», 2012, том 4, №2.
У 3% женщин, леченных по поводу рака молочной железы, при динамическом наблюдении рентгенологически диагностируют солитарную тень в легком. У абсолютного большинства подтверждают ее метастатическую природу, у остальных диагностируют метахронный первичный рак, доброкачественную опухоль и другие неопухолевые заболевания легкого. Выявление метастаза рака молочной железы в легком обычно свидетельствует о неблагоприятном прогнозе, поскольку средняя продолжительность жизни больных не превышает 12-24 мес. Проблема выбора оптимальной лечебной тактики у больных с метастазом рака молочной железы в легком остается нерешенной и требует дальнейшего изучения.
Нами оперирована 91 больная с очаговыми образованиями в легких, выявленных на этапе обследования (n=12) по поводу рака молочной железы или при динамическом наблюдении (n=79). По данным компьютерной томографии, у всех больных образования в легких трактовали как метастазы. Солитарная тень диагностирована у 67 (73,6%), единичные – у 15 (16,5%) и множественные – у 9 (9,9%) больных. У больных с солитарной тенью в легком операция носила лечебно-диагностический характер. Во время операции обязательно выполняли срочное морфологическое исследование удаленного препарата и в случае дифференциальной диагностики между периферическим раком легкого и солитарным метастазом предпочтение отдавали лобэктомии или классической сегментэктомии с медиастинальной лимфаденэктомией.
Послеоперационные осложнения развились у 7 (7,6%) больных и были успешно ликвидированы консервативными мероприятиями. Послеоперационной летальности не было. По данным планового морфологического исследования у 15,0% больных раком молочной железы, образования в легких, выявленные на этапе первичного обследования или при динамическом наблюдении, не являлись метастазами, а при солитарной тени число больных первичным раком легкого и доброкачественной патологией составило 20,0%. Анализ сопоставимых групп показал преимущество хирургического компонента в плане комплексного лечения больных с метастазами рака молочной железы в легком: 1-, 3- и 5-летняя выживаемость составила 87,5%, 46,4% и 25,0%, а после только химиогормонотерапии – 70,4%, 18,5% и 7,4% соответственно. Сравнительный анализ отдаленных результатов лечения в зависимости от количества метастазов показал, что при солитарном метастазе после хирургического лечения 5- и 10-летняя выживаемость составила 31,6% и 15,8% (безрецидивная – 25,0% и 10,3%). Химиогормонотерапия в адъювантном режиме способствует достоверному улучшению этих результатов до 42,1% и 18,8% соответственно. При солитарном метастазе рака молочной железы только хирургическое лечение не имеет преимущества перед только химиогормональной терапией. Наиболее значимые прогностические факторы: количество метастазов, величина DFI, состояние внутригрудных лимфатических узлов, метод лечения и характер операции.
При выявлении образований в легких у больных раком молочной железы, особенно в случае солитарной тени, необходимо морфологически верифицировать характер изменений, поскольку у каждой пятой больной при плановом морфологическом исследовании диагностируют первичный периферический рак или доброкачественную патологию легкого. Диагностическая торакоскопия является надежным способом верификации изменений в легких, особенно при субплевральной локализации образований. При подтверждении солитарного метастаза обязательным компонентом является проведение лекарственного противоопухолевого лечения после операции. При единичных и множественных метастазах лечение начинают с химиогормонотерапии и лишь при сохранении солитарной или единичных теней решают вопрос об удалении метастазов.
Ключевые слова: рак молочной железы, образования в легком, хирургия, прогноз.
Введение
У 3% женщин, леченных по поводу рака молочной железы, при динамическом наблюдении рентгенологически диагностируют солитарную тень в легком. У абсолютного большинства подтверждают ее метастатическую природу, у остальных диагностируют метахронный первичный рак, доброкачественную опухоль и другие неопухолевые заболевания легкого [1]. По данным МНИОИ им. П.А. Герцена, из 50 больных, ранее леченных по поводу рака молочной железы и оперированных с солитарной тенью в легком, метастатическая природа опухоли доказана у 40 (80,0%), у остальных диагностирован метахронный первичный периферический рак (10,0%), доброкачественная опухоль или туберкулома (10,0%) легкого. Трем больным последней группы до операции проводили полихимиотерапию по поводу предполагаемого метастаза [2]. Выявление метастаза рака молочной железы в легком обычно свидетельствует о неблагоприятном прогнозе, поскольку средняя продолжительность жизни больных не превышает 12-24 мес. [3, 4]. Проблема выбора оптимальной лечебной тактики у больных с метастазом рака молочной железы в легком остается нерешенной и требует дальнейшего изучения. Поскольку метастазы рака этой локализации чувствительны к лекарственному противоопухолевому лечению, на первом этапе проводят химиогормонотерапию и лишь при ее неэффективности решают вопрос о целесообразности оперативного вмешательства.
Материал и методы
Нами оперирована 91 больная с очаговыми образованиями в легких, выявленных на этапе обследования (n=12) по поводу рака молочной железы или при динамическом наблюдении (n=79). По данным компьютерной томографии образования в легких трактовали как метастазы у всех больных. Солитарная тень диагностирована у 67 (73,6%), единичные – у 15 (16,5%) и множественные – у 9 (9,9%) больных. У больных с солитарной тенью в легком операция носила лечебно-диагностический характер. Во время операции обязательно выполняли срочное морфологическое исследование удаленного препарата и в случае дифференциальной диагностики между периферическим раком легкого и солитарным метастазом предпочтение отдавали лобэктомии или классической сегментэктомии с медиастинальной лимфаденэктомией. При субплевральной локализации очага в легком с целью дифференциальной диагностики в последние годы широко используем торакоскопию.
Больным выполнены следующие типы операций: атипичная резекция легкого – у 61 (67,0%), из них видеоторакоскопическая – у 16 (26,2%), прецизионное удаление – у 3 (3,3%), классическая сегментэктомия – у 2 (2,2%), лобэктомия – у 24 (26,4%), из них торакоскопическая – у 3 (12,5%) и пневмонэктомия – лишь у 1 (1,1%) больной. При хирургическом лечении метастазов в легких придерживались принципа щадящих оперативных вмешательств. Сублобарные резекции составили 72,5%. Тем не менее, одной больной выполнили пневмонэктомию по жизненным показаниям в связи с осложнением опухолевого процесса – легочным кровотечением.
«Радикальные» операции по поводу метастазов выполнены у 67 (87,0%), у 10 (13,0%) больных вмешательство носило паллиативный характер и заключалось в удалении максимально возможных очагов с целью повышения эффективности возможного дальнейшего лекарственного лечения. «Радикальной» считали операцию, когда были удалены все выявленные метастазы.
При выработке лечебной тактики учитывали чувствительность метастазов к химиогормонотерапии. Если при солитарном метастазе предпочтение отдавали хирургическому методу, то при выявлении единичных и множественных метастазов на первом этапе проводили лекарственное противоопухолевое лечение и лишь при его неэффективности решали вопрос о целесообразности их удаления. Лекарственное противоопухолевое лечение проведено у 19 (82,6%) из 23 оперированных больных с единичными и множественными метастазами. Эффективность лечения оценивали после каждых двух курсов химиотерапии. Отсутствие признаков прогрессирования опухолевого процесса, резистентность к проводимому лечению считали показанием к хирургическому удалению метастазов. С солитарным метастазом рака молочной железы химиотерапия в адъювантном режиме проведена у 41 (75,9%) больных, также с учетом чувствительности опухоли к химиотерапии. Из 54 больных, оперированных по поводу солитарного метастаза, у 5 (9,3%) первоначально были диагностированы единичные и множественные метастазы, однако в процессе химиотерапии отмечена положительная динамика в виде резорбции очагов в легочной ткани с сохранением солитарной тени.
При отборе больных для хирургического лечения руководствовались следующими критериями: изолированное поражение легких, резистентность к консервативному противоопухолевому лечению, отсутствие рецидива первичной опухоли, удовлетворительные функциональные резервы остающейся паренхимы легких, возможность удаления всех метастазов.
Результаты и их обсуждение
Послеоперационные осложнения развились у 7 (7,6%) больных и были успешно ликвидированы консервативными мероприятиями. Послеоперационной летальности не было.
Интересные результаты получены при плановом морфологическом исследовании удаленных образований (табл. 1).
Таблица 1. Результаты планового морфологического исследования
в зависимости от количества образований в легких.
| Данные гистологического исследования | Количество образований в легких | Всего | |||||
|---|---|---|---|---|---|---|---|
| солитарный | единичные | множественные | |||||
| абс. | % | абс. | % | абс. | % | ||
| Метастаз рака молочной железы | 54 | 80,5 | 15 | 100 | 8 | 88,9 | 77 (84,6) |
| Рак легкого | 7 | 10,5 | – | – | – | – | 7 (7,7) |
| Метастаз меланомы | 1 | 1,5 | – | – | – | – | 1 (1,1) |
| Доброкачественная патология | 5 | 7,5 | 6 (6,6) | ||||
| Солитарная фиброзная опухоль плевры | 1 | 1,5 | – | – | – | – | – |
| Хондрогамартома | 3 | 4,5 | – | – | – | – | – |
| Туберкулома | 1 | 1,5 | – | – | – | – | – |
| Саркоидоз | – | – | – | – | 1 | 11,1 | – |
| Итого | 67 | 100 | 15 | 100 | 9 | 100 | 91 (100,0) |
Таким образом, примерно у 15,0% больных раком молочной железы образования в легких, выявленные на этапе первичного обследования или при динамическом наблюдении, не являлись метастазами, а при солитарной тени число больных первичным раком легкого и доброкачественной патологией составило 20,0%, что подтверждают данные, опубликованные нами ранее [2]. У одной больной раком молочной железы с множественными очагами в легких в результате выполненной диагностической торакоскопии был диагностирован саркоидоз, что позволило опровергнуть предположение о метастатическом поражении легких и избежать назначения небезразличной для больной химиотерапии. Полученные данные подтверждают необходимость верификации изменений в легких, выявленных у больных раком молочной железы либо на этапе первичного обследования, либо при динамическом наблюдении, что позволяет у значительного числа больных исключить прогрессирование опухолевого процесса и выбрать адекватную лечебную тактику.
Нами изучены отдаленные результаты хирургического лечения 77 больных с метастазами рака молочной железы в легких. Для сравнительного анализа отдаленных результатов была ретроспективно изучена группа больных (29) с метастазами рака молочной железы в легких, лечение которым проводили химиогормонотерапию. Группы были сопоставимы по полу, возрасту, количеству метастазов, величине безрецидивного периода (DFI). Анализ сопоставимых групп показал преимущество хирургического компонента в плане комплексного лечения: 1-, 3- и 5-летняя выживаемость составила 87,5%, 46,4% и 27,4%, а после только химиогормонотерапии – 70,4%, 18,5% и 7,4% соответственно (рис. 1). В хирургической группе 12,5% больных пережили 10 лет.
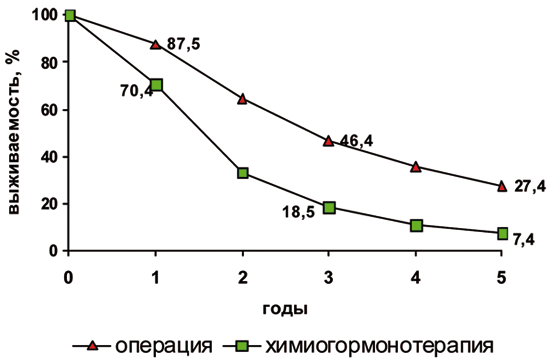
Рисунок 1. Выживаемость больных с метастазами рака молочной железы в легких в зависимости от метода лечения.
Сравнительный анализ отдаленных результатов лечения в зависимости от количества метастазов показал, что при солитарном метастазе рака молочной железы после хирургического лечения 5- и 10-летняя выживаемость составила 31,6% и 15,8% (безрецидивная 25,0% и 10,3%). Химиогормонотерапия в адъювантном режиме способствует достоверному улучшению этих результатов до 42,1% и 18,8% соответственно.
При солитарном метастазе рака молочной железы в легком только хирургическое лечение не имеет преимуществ перед химиогормональной терапией. Различия в показателях 3-летней выживаемости практически нивелируются к пяти годам. Учитывая высокую чувствительность метастазов рака молочной железы к лекарственному противоопухолевому лечению, закономерно лучшие результаты достигают у больных, которым после удаления солитарного метастаза из легкого проводят адъювантную химиогормонотерапию. Применение же только хирургического метода при солитарном метастазе рака молочной железы нецелесообразно. Выживаемость больных с солитарным метастазом рака молочной железы в зависимости от метода лечения представлена на рис. 2.
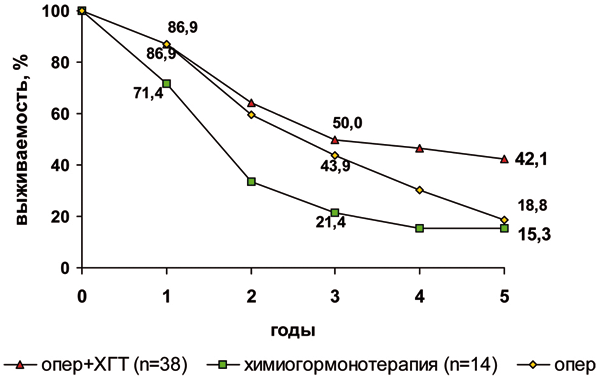
Рисунок 2. Выживаемость больных с солитарным метастазом рака молочной железы в зависимости от метода лечения.
Агрессивная хирургическая тактика в сочетании с лекарственным противоопухолевым лечением при единичных метастазах в легких рака молочной железы оказалась достаточно эффективной: 5- и 10-летняя выживаемость составила 16,9% и 8,3%. В группе больных, получивших только химиогормонотерапию (n=15), ни одна не пережила пять лет. Прогноз лечения множественных метастазов рака молочной железы в легких плохой. Три года после операции пережили лишь 16,8% больных.
Анализ прогностических факторов при метастазах рака молочной железы в легких позволил выделить наиболее значимые: количество метастазов, состояние внутригрудных лимфатических узлов, величина DFI, метод лечения и характер операции (табл. 2).
При анализе прогностической значимости величины DFI в однородных группах больных (солитарный метастаз в легком, отсутствие метастазов в средостенных лимфатических узлах, радикальная операция) оказалось, что дискриминационным уровнем безрецидивного интервала является 36 мес. В нашем исследовании при величине DFI менее 36 мес. 5-летняя выживаемость составила 30,9%, а при безрецидивном интервале, равном или большем 36 мес., она увеличилась практически в два раза и составила 56,9% (р<0,023, log-rank). При единичных и множественных метастазах величина DFI не оказывает существенного влияния на прогноз. Независимыми факторами неблагоприятного прогноза являются поражение внутригрудных лимфатических узлов и нерадикальность выполненной операции на легком (табл. 2).
Таблица 2. Пятилетняя выживаемость больных после удаления метастазов рака молочной железы в легких
в зависимости от прогностических факторов.
| Прогностический фактор | 5-летняя выживаемость (%) | р |
|---|---|---|
| DFI** | ||
| <36 мес. (n=33) | 30,9 | 0,023 |
| ≥36 мес. (n=21) | 56,9 | |
| Характер операции: | ||
| «радикальная» (n=67) | 28,6 | 0,01 |
| паллиативная (n=10) | 0,0 | |
| Состояние внутригрудных л/у: | ||
| N+ (n=11) | 0,0 | 0,0264 |
| N- (n=66) | 32,6 | |
| Количество метастазов: | ||
| солитарный (n=54) | 31,6 | 0,023*** |
| единичные (n=15) | 16,9 | |
| множественные (n=8) | 0,0 | |
| Объем операции: | ||
| сублобарные резекция (n=57) | 26,7 | 0,672* |
| лобэктомия (n=19) | 31,6 | |
* Различия статистически недостоверны (p>0,05)
** Для солитарного метастаза
*** Для единичных и множественных метастазов
По материалам авторов разных клиник, результаты хирургического лечения метастазов рака молочной железы в легких существенно разнятся (табл. 3).
Таблица 3. Эффективность хирургического и комплексного лечения больных
с метастазами рака молочной железы в легких (данные литературы).
| Автор, год публикации | Число больных | Пережили более 5 лет (в %) |
|---|---|---|
| Lanza L. и соавт. (1992) | 37 | 50 |
| Staren E. и соавт. (1992) | 33 | 35 |
| McDonald M. и соавт. (1994) | 60 (43)* | 42 |
| Simpson R. и соавт. (1997) | 17 (15)* | 62 |
| Livartowski A. и соавт. (1998) | 40 | 54 |
| Murabito M. и соавт. (2000) | 86 (63)* | 80 |
| Friedel G. и соавт. (2002) (данные 18 клиник) | 467 (159)* | 38 |
| Всего | 740 | 51,6 |
* В скобках указано число больных, которым после удаления метастазов в легких проводили химио-/химиогормонотерапию.
Таким образом, по сводным данным литературы, более 5 лет переживают 35,0-80,0% оперированных больных, в среднем 51,6% (медиана 42-79 мес.), а после химиогормонотерапии – лишь 5,0-10,0% (медиана 9-33 мес.).
В последние годы многие исследователи расширяют показания к хирургическому компоненту лечения больных с метастазами рака молочной железы в легких и рассматривают его как необходимый этап комплексного воздействия. Продолжительность жизни оперированных больных, особенно с солитарным метастазом, больше, чем при только лекарственной противоопухолевой терапии. A. Salat и соавт. (1998) сообщили о результатах лечения 125 больных раком молочной железы с метастазами в легких: в группе оперированных больных 5-летняя выживаемость составила 80%, медиана – 79 мес., в то время как в группе больных, леченных лекарственным методом, – всего 9 мес. По данным M. Murabito и соавт. (2000), большинство больных с метастатическим поражением легких умирают через 19-32 мес. с момента установления диагноза. Friedel G. и соавт. (2002) обобщили результаты лечения больных с метастазами рака молочной железы в легких (данные 18 клиник Европы и США): из 467 оперированных больных 182 (38%) прожили более 5 лет, причем только трети из них проводили дополнительное противоопухолевое лечение.
Заключение
Таким образом, выбор адекватной лечебной тактики при метастазах рака молочной железы в легких, особенно определение показаний к применению хирургического компонента, до настоящего времени остается актуальной проблемой современной клинической онкологии. Лечебная стратегия должна основываться на комплексном подходе. При выявлении образований в легких у больных раком молочной железы, особенно в случае солитарной тени, необходимо морфологически верифицировать характер изменений, поскольку у каждой пятой больной при плановом морфологическом исследовании диагностируют первичный периферический рак или доброкачественную патологию легкого. Диагностическая торакоскопия является надежным малоинвазивным способом верификации изменений в легких, особенно при субплевральной локализации образований. При подтверждении солитарного метастаза обязательным компонентом является проведение лекарственного противоопухолевого лечения после операции. При единичных и множественных метастазах лечение начинают с химиогормонотерапии и лишь при сохранении солитарной или единичных теней решают вопрос об удалении метастазов. Лекарственное противоопухолевое лечение продолжают после операции, что существенно улучшает отдаленные результаты.
Литература
- Singletary E, Walsh G, Vauthey J, et al. A role for curative surgery in the treatment of selected patients with metastatic breast cancer. Oncologist 2003; 8(3): 241-251.
- Чиссов В.И., Трахтенберг А.Х., Пикин О.В., Паршин В.Д. Метастатические опухоли легких. М., 2009; 236 с.
- McDonald ML, Deschamps C, Ilstrup DM, et al. Pulmonary resection for metastatic breast cancer. Ann Thorac Surg 1994; 58(9): 1599-1602.
- Staren ED, Salerno C, Rongione A, et al. Pulmonary resection for metastatic breast cancer. Arch Surg 1992; 127(5): 1282-1284.
- Lanza LA, Natarajan G, Roth JA, et al. Long-term survival after resection of pulmonary metastases from carcinoma of the breast. Ann Thorac Surg 1992: 54(8): 244-248.
- Simpson R, Kennedy S, Carmalt H, et al. Pulmonary resection for metastatic breast cancer. Aust N Z J Surg 1997; 67(6): 717-719.
- Livartowski A, Chapelier A, Beuzeboc P, et al. Surgical excision of pulmonary metatstases of cancer of the breast: apropos of 40 patients. Bull Cancer 1998; 85(7): 799-802.
- Murabito M, Salat A, Mueller MR. Complete resection of isolated lung metastases from breast carcinoma results in a strong increase in survival. Minerva Chir 2000; 55(3): 121-127.
- Friedel G, Pastorino U, Ginsberg RJ, et al. Results of lung metastasectomy from breast cancer: prognostic criteria on the basis of 467 cases of the International Registry of Lung Metastases. Eur J 10. Cardiothorac Surg 2002; 22(5): 335-344.
- Salat A, Murabito M, Groeger A, Staffen A, Muller MR. Significant extension of survival by complete resection of isolated lung metastases after breast carcinoma. Chirurg 1998; 69(7): 735-740.

